放射線被ばくによるヒトへの影響を証明する定量的評価手法の開発と放射線防護への応用
1. 放射線被ばくによる影響の有無を判断する手法
現在の科学技術水準では、放射線のヒトに対するがん及び遺伝性影響(確率的影響)は、他の原因による影響と完全に区別することができません。そのため、ある個人にがんが発症したとしても、それが過去に受けた放射線被ばくに起因するものであると明白に判断することが困難です。他方、集団を対象とした疫学研究では、放射線に被ばくしていない集団に比べて、放射線に被ばくした集団にがんの有意な増加が観察された場合、過去に受けた放射線被ばくが影響している(被ばくの起因性)と判断することができます。広島・長崎の原爆被ばく者に対する疫学調査が代表例で、約10万人以上の集団が50年以上にわたって追跡されています
近年、このような確率的影響に対する放射線被ばくの起因性に関する議論が国際的に注目を集めています。原子放射線の影響に関する国連科学委員会UNSCEARの2012年報告書[1]では、起因性について、証明可能性(Provability)と確率(Probability)という2つの概念を用いて整理しようとする試みが紹介されています。その中で、証明可能性は、「過去に受けた放射線被ばくによって引き起こされた健康影響について、証拠を以て、過去に向かって証明する
能力」と定義されています。しかしながら、証明可能性に関する研究は簡易的な評価に留まっているのが現状であり、さまざまな要因によるばらつき(不確かさ)を考慮した定量的研究はこれまでありませんでした。
そこで当所では、証明可能性について定量的に評価するための研究を実施しました。
2. 最小証明可能リスク(MPR)の提唱
放射線被ばくによるがんリスクは、トータルのがんリスクから、被ばくとは関係なく自然に発生するがんのリスク(バックグラウンドがんリスク)を差し引いたものとなります。疫学研究では、放射線被ばくによるがんリスクを検出するために、集団の大きさを増やすこと、性別や年齢等、リスク評価に影響を与える要因をデータ解析において調整すること等が行われます。しかしながら、リスク評価に影響を与える要因の中には、食生活、ライフスタイル等、完全に調整することができないものもあります。
このような調整しきれない要因が、バックグラウンドあるいはトータルのがんリスクの頻度分布がばらつく原因となります(図1)。あるレベル以下の放射線被ばくでは、放射線被ばくによるリスクの増加分が小さいことから、この頻度分布のばらつきの中に埋もれてしまい、放射線被ばくによって引き起こされたがんリスク増加の証明が困難でした(図2)。
当所では、証明可能な境界となるリスクを「最小証明可能リスク(Minimum Provable Risk: MPR)」と定義し(図1)、定量的な導出方法を2016年に発表した論文[2]において示すとともに、疫学的手法に基づく放射線防護指標として提唱しました。さらに、放射線被ばくによるがんリスクの増加が証明されやすい組織・臓器のランキングを明らかにした上で、緊急作業者(男性)に講じるべき放射線防護策について検討しました。その結果、証明可能性の観点から、下腹部にある臓器(結腸、膀胱、骨髄)の線量を低減させるための追加的な防護策の重要性を指摘しました。
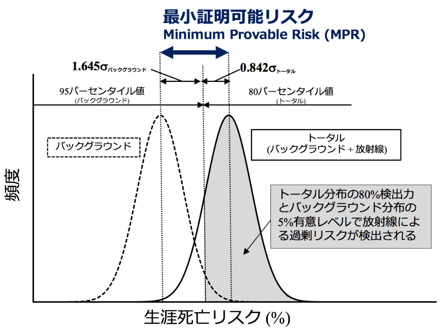
図1. 最小証明可能リスク(Minimum Provable Risk: MPR)の定義
点線がバックグラウンドリスクの頻度分布を、実線がトータルリスク(バックグラウンド+放射線被ばくによるリスクの増加分)の頻度分布を示す。 この時、最小証明可能リスク(MPR)は、両分布のピーク値の差分(1.645σBackground + 0.842σTotal)として評価される。 集団の大きさを増やす、あるいはリスク評価に影響を与える要因の調整により、リスクの頻度分布の裾が狭くできれば、双方の頻度分布の重なりが小さくなり、MPRはより小さくできる。 一方、調整しきれないリスク要因が残った場合、MPRは大きな値となり、放射線被ばくによるリスクの増加の証明が困難となる。
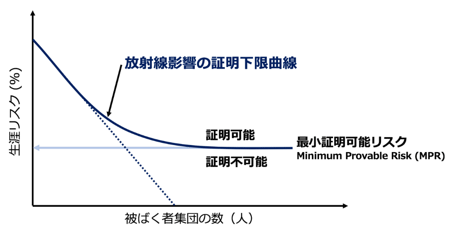
図2. 放射線影響の証明下限曲線の例
簡易的な評価では、図2の点線で示すように被ばく者集団の人数を増やすことで証明できるがん死亡リスクが単調減少し、僅かな放射線被ばくでも影響の証明が可能とされる。しかし、被ばく者集団に内在する生涯死亡リスクのばらつきを完全に調整することは困難であり、その場合、図2の実線で示すように、証明できる下限のがん死亡リスクは対象とする被ばく者集団の人数を増やしても下がらない。
3. 循環器系疾患への拡張
国際放射線防護委員会ICRPは、これまで放射線被ばくによる名目リスク係数(代表的集団における性及び被ばく時の年齢で平均化された生涯リスク推定値)評価において、主にがん死亡を取り扱ってきました。一方、循環器系疾患ではしきい線量が低い可能性があるとの声明も出されており、放射線被ばくによるがん以外の疾患への影響も注目されています。
そこで、当所では、MPRの研究手法を循環器系疾患についても適用し、2018年6月に論文[3]を発表しました。同論文[3]では、2010年の日本人の人口と死因別年間死亡数のデータから計算された都道府県別の循環器系疾患とがんに対する生涯死亡リスク(図3)のばらつき[4,5]に基づいて、循環器系疾患とがんに対するMPR(MPRN、MPRC)を求めました。その結果、循環器系疾患のMPRは、がんのMPRに比べて5〜7倍程度大きいことを示し(図4)、放射線被ばくのリスクがより大きくならないと循環器系疾患に対する放射線影響は証明できないことを示しました。これにより、がんの放射線影響を防護する基準であれば、証明可能性の観点からは循環器系疾患の放射線影響に対しても防護できることが示唆されました。
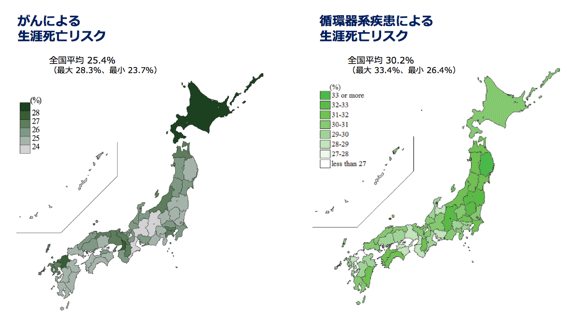
図3. 日本人生涯死亡リスクの計算結果(左:がん[4]、右:循環器系疾患[5])
がんによる生涯死亡リスク(左図)は全国平均で25.4%であった。これは、約4人に1人が、がんで死亡することを意味する。 都道府県別では、最大28.3%、最小23.7%であった。 循環器系疾患による生涯死亡リスク(右図)は、がんよりも高く、全国平均で30.2%であった。
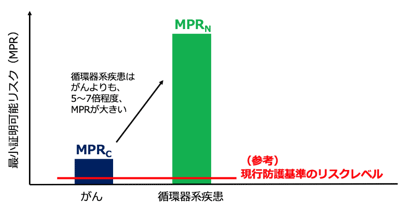
図4. 最小証明可能リスク(MPR)の比較
最小証明可能リスク(MPR)が小さいほど、放射線被ばくによって引き起こされた影響であることを証明しやすい。 反対に、MPRが大きいほど、証明が難しい。
参考
[1] United Nations Scientific Committee on the Effects of Atomic Radiation 2015 Sources, Effects and Risks of Ionizing Radiation, UNSCEAR 2012 Report, Report to the General Assembly with Scientific Annexes (New York: United Nations) (2015).
http://www.unscear.org/unscear/en/publications/2012.html
[2] Haruyuki Ogino, Yuki Fujimichi, Michiya Sasaki, Nobuyuki Hamada, Toshiyasu Iwasaki, Kazuo Yoshida, Takatoshi Hattori, Quantitative assessment of provability of radiation-related cancers considering unavoidable existence of unadjusted risk factors. Journal of Radiological Protection. 36, 865-884 (2016).
http://iopscience.iop.org/article/10.1088/0952-4746/36/4/865
[3] Michiya Sasaki, Haruyuki Ogino, Takatoshi Hattori, Case Study of the Minimum Provable Risk Considering the Variation in Background Risk: Effect of Residual Risk on Epidemiological Studies and a Comparative Assessment of Fatal Disease Risk Due to Radiation Exposure. Health Physics, 115, 417-421 (2018).
https://journals.lww.com/health-physics/Fulltext/2018/10000/Case_Study_of_the_Minimum_Provable_Risk.3.aspx
[4] Haruyuki Ogino, Takatoshi Hattori, Calculation of Background Lifetime Risk of Cancer Mortality in Japan. Japanese Journalof Health Physics, 49, 194-198 (2014).
https://www.jstage.jst.go.jp/article/jhps/49/4/49_194/_article/
[5] Michiya Sasaki, Haruyuki Ogino, Takatoshi Hattori, Background Lifetime Risk of Non-cancer Disease Mortality in Japan. Japanese Journal of Health Physics, 51, 167-172 (2016).
https://www.jstage.jst.go.jp/article/jhps/51/3/51_167/_article/-char/ja
